اهمیت ارتباط میان آریتمی و نارسایی قلب در حوزه قلب و عروق بسیار جدی جلوه میکند، زیرا هر دو وضعیت میتوانند بهطور همزمان عملکرد قلب را مختل کنند و روند بیماری را تشدید نمایند. آریتمی قلبی با تغییر الگوی ضربان قلب موجب کاهش برونده قلبی میشود و نارسایی قلب با ایجاد اختلال همودینامیک بر پایداری ریتم اثر میگذارد. شواهد نشان میدهند که نارسایی قلبی ناشی از آریتمی در بسیاری از بیماران مشاهده میشود، زیرا ضربان سریع و نامنظم میتواند بهمرور کارایی قلب را کاهش دهد. برای فهم بهتر این ارتباط پیچیده، از شما دعوت میشود ادامه مطلب را با دقت مطالعه کنید.
نارسایی قلبی ناشی از آریتمی
وقتی ضربان قلب برای مدت طولانی سریع، نامنظم یا ناپایدار باقی بماند، کاردیومایوپاتی ناشی از آریتمی ایجاد میشود و قدرت انقباضی بطنها کاهش مییابد. این روند باعث میشود که قلب نتواند خون کافی را پمپ کند و نارسایی قلبی شکل بگیرد. در این وضعیت، ضربان ناهماهنگ موجب اختلال در پر شدن بطن و افزایش فشار داخلی میشود و عملکرد پمپاژ را تضعیف میکند. یکی از شایعترین مثالهای بالینی، ترکیب فیبریلاسیون دهلیزی و نارسایی قلبی است که در آن بینظمی مداوم ریتم ظرفیت پمپاژ را محدود میکند و بیمار دچار تنگی نفس، ورم و خستگی شدید میشود. این روند نشان میدهد که نقش آریتمی قلبی در تخریب عملکرد بطن بسیار جدی محسوب میشود. Arrhythmias in adults with congenital heart disease and heart failure – ScienceDirect
آریتمی ناشی از نارسایی قلبی
وقتی عملکرد بطنها به دلیل نارسایی قلبی ضعیف شود، ساختار الکتریکی قلب دچار بینظمی میشود و مسیرهای هدایت در بطنها عملکرد هماهنگی نخواهند داشت. کاهش خونرسانی به بافت قلب موجب اختلال در پایداری الکتریکی میشود و بروز آریتمی را محتمل میسازد.
در مراحل شدید نارسایی قلبی، فیبروز و تغییر شکل عضله قلب، مسیرهای نابههنجار هدایت ایجاد میکنند و احتمال آریتمیهای بطنی و حتی فیبریلاسیون بطنی افزایش مییابد. این شرایط میتوانند جریان خون حیاتی را مختل کنند و خطر ایست قلبی را بالا ببرند. بنابراین ضعف ساختاری و الکتریکی قلب نشان میدهد که آریتمی ناشی از نارسایی قلبی چگونه یک تهدید جدی برای بیمار ایجاد میکند. Heart arrhythmia – Symptoms and causes – Mayo Clinic
آریتمی و نارسایی قلب؛ چرخهای معیوب
ارتباط میان آریتمی و نارسایی قلبی به شکل چرخهای مخرب ظاهر میشود، زیرا هر دو بیماری میتوانند یکدیگر را تشدید کنند و بیمار را بهسوی ناپایداری همودینامیک سوق دهند. آریتمی با کاهش کارایی پمپاژ قلب فشار بیشتری بر بطنها وارد میکند و نارسایی با کاهش خونرسانی به بافت قلب احتمال اختلالات ریتم را بالا میبرد. این چرخه اگر بدون درمان رها شود، سرعت پیشرفت علائم را افزایش میدهد و خطر عوارض شدید را تقویت میکند. ماهیت این چرخه اهمیت مداخله زودهنگام، پایش دقیق و درمان هدفمند را برجسته میکند، زیرا بررسی انواع آریتمی قلبی خطرناک میتواند مسیر درمان را اصلاح کند و از آسیب بیشتر جلوگیری نماید. Cardiac arrhythmia and heart failure: From bench to bedside – PMC (nih.gov)
علائم همزمان آریتمی و نارسایی قلبی

وقتی این دو بیماری یعنی آریتمی و نارسایی قلب همزمان رخ دهند، بیمار مجموعهای از نشانههای ترکیبی را تجربه میکند که باید بهسرعت بررسی شوند. ده علامت مهم عبارتند از:
- تنگی نفس هنگام فعالیت
- تپش قلب آزاردهنده
- سبکی سر یا سرگیجه
- خستگی شدید
- ورم پاها و قوزک
- درد یا فشار قفسه سینه
- کاهش تحمل فعالیت
- تپش تند یا نامنظم
- احساس ضعف ناگهانی
- غش یا نزدیکغش
روشهای تشخیص ارتباط آریتمی و نارسایی قلب
تشخیص این ارتباط نیازمند ترکیبی از ارزیابیهای بالینی و تصویربرداری است. پزشک باید همزمان عملکرد قلب و نوع آریتمی را بررسی کند تا علت و پیامد بهدرستی مشخص شود. ده روش تشخیصی عبارتند از:
- نوار قلب (ECG)
- هولتر مانیتورینگ
- اکوکاردیوگرافی
- تست ورزش
- MRI قلب
- آزمایش آنزیمهای قلبی
- بررسی الکترولیتها
- آنالیز عملکرد بطن
- تستهای اختصاصی فیبریلاسیون دهلیزی
- مقایسه پاسخ بیمار به کنترل ریتم
تمایز اینکه آریتمی باعث نارسایی شده یا برعکس چگونه تشخیص داده میشود؟
تشخیص اینکه ابتدا آریتمی رخ داده یا ابتدا نارسایی قلبی شروع شده، بهسبب همپوشانی بالای علائم و مکانیسمهای مشترک بسیار دشوار است. مقالهٔ اخیر در ژورنال Nature Reviews Cardiology بیان میکند که تنها روش قابلاعتماد برای تشخیص قطعی، بازگرداندن ریتم سینوسی و سپس ارزیابی مجدد عملکرد بطنها پس از چند ماه است؛ در صورتی که بهبود صورت بگیرد، احتمالاً آریتمی علت اولیه بوده است. از این رو درمان بیمار باید شامل توجه به ریتم قلب و کارکرد بطن باشد تا آریتمی و نارسایی قلب بهطور همزمان مدیریت شوند.
درمان نارسایی قلبی ناشی از آریتمی و بالعکس
درمان این وضعیت با ارزیابی منشأ اختلال و اصلاح هماهنگ عملکرد الکتریکی و پمپی قلب انجام میشود. پزشک با تعیین اینکه اختلال اولیه از ریتم سرچشمه گرفته یا از ضعف بطن، مداخلهای مرحلهمحور برنامهریزی میکند تا ارتباط معکوس میان آریتمی و نارسایی متوقف شود و پاسخ درمانی پایدار شکل بگیرد.
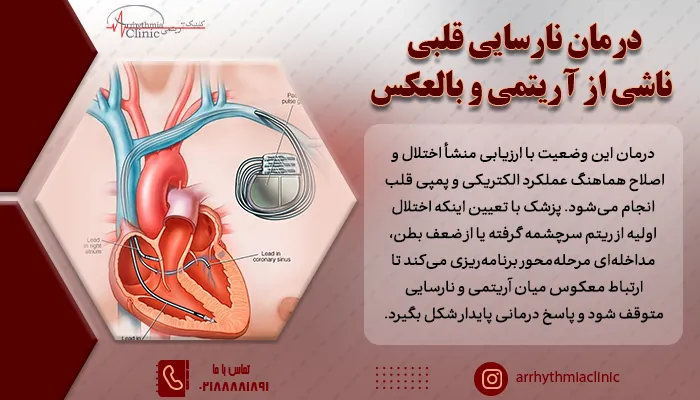
به طور کلی روش های درمان عبارتند از:
کنترل ریتم و سرعت قلب
کنترل ریتم و سرعت قلب نخستین گام درمان محسوب میشود زیرا موجب تثبیت جریان خون، کاهش فشار بر بطنها و جلوگیری از تشدید اختلال عملکرد میشود. راهبرد انتخابشده بسته به وضعیت بیمار شامل کنترل ریتم یا کنترل سرعت خواهد بود. پزشک با تنظیم دقیق هدایت الکتریکی، بار همودینامیک را کاهش میدهد و زمینه بهبود عملکرد قلب را فراهم میکند.
داروهای ضد آریتمی و داروهای بهبود عملکرد بطنها
در این مرحله، پزشک از داروهای تنظیمکننده ریتم در کنار داروهای تقویتکننده انقباضپذیری و کاهشدهنده بار فشاری استفاده میکند تا کارکرد قلب بهصورت تدریجی بازیابی شود و نارسایی قلبی ناشی از آریتمی بهطور هدفمند کنترل گردد. این داروها با اصلاح هدایت الکتریکی، کاهش تحریکپذیری عضله و تقویت هماهنگی انقباضات بطن، چرخه معکوس میان آریتمی و افت عملکرد را مهار میکنند. پایش مداوم پاسخ بیمار، امکان تنظیم دوز و تغییر دارو را فراهم میسازد و مانع بازگشت علائم میشود.
ابلیشن و پیسمیکر برای آریتمیهای مقاوم
در مواردی که داروها توانایی کنترل ریتم را از دست میدهند، ابلیشن بهعنوان درمان هدفمند مسیرهای الکتریکی نابجا را حذف میکند و ضربان پایدار ایجاد مینماید. اگر اختلال هدایت باقی بماند یا ریتم دچار ناپایداری شود، استفاده از پیسمیکر ریتم منظم و قابلاعتماد فراهم میکند. این مداخلات با حذف کانونهای مخرب و تقویت هماهنگی انقباضات، فشار بر بطنها را کاهش میدهند و کارکرد کلی قلب را تقویت میکنند.
درمان نارسایی با دستگاه CRT و ICD
در بیمارانی که نارسایی همراه با اختلال هماهنگی انقباضات مشاهده میشود، دستگاه CRT با همزمانسازی بطنها راندمان پمپی را افزایش میدهد. برای بیمارانی که در معرض آریتمیهای تهدیدکننده حیات قرار دارند، ICD با تشخیص خودکار ریتم خطرناک، شوک اصلاحی اعمال میکند و از ایست قلبی پیشگیری میکند. این درمانها با ایجاد هماهنگی الکتریکی و محافظت در برابر آریتمیهای شدید، روند بهبود عملکرد قلب را پایدار میسازند.
مراقبتها و پیشگیری از تشدید آریتمی و نارسایی قلبی
مراقبت پیشگیرانه نقش اساسی در مهار چرخه معکوسی دارد که در آن اختلالات ریتم و ضعف عملکرد پمپی یکدیگر را تقویت میکنند. مدیریت منظم عوامل خطر، انتخاب داروهای ایمن و اصلاح سبک زندگی، روند بیماری را آهسته میکند و امکان کنترل نارسایی قلبی ناشی از آریتمی را فراهم میسازد. تمرکز بر اقدامات پایدار، تداوم عملکرد بطنها را تضمین میکند و ریسک بروز اپیزودهای شدید آریتمی را به حداقل میرساند.
کنترل فشارخون و دیابت
کنترل دقیق فشارخون و دیابت، ساختار و عملکرد عروقی را تثبیت میکند و از افزایش بار همودینامیک قلب جلوگیری میکند. این دو عامل در صورت مهار نشدن، سبب سفتی عروق، افزایش فشار پرشدگی و تشدید اختلالات ریتم میشوند. تنظیم فشارخون با داروهای مناسب و پایش دورهای، به عضله قلب فرصت ترمیم میدهد. کنترل قند با رژیم دقیق، دارو و ارزیابی منظم HbA1c نیز محیط متابولیک پایدار ایجاد میکند و از التهاب میوکارد میکاهد.
پرهیز از مصرف داروهای تحریککننده قلب
پرهیز از داروهایی که هدایت الکتریکی را تحریک میکنند، نقش کلیدی در جلوگیری از تشدید ضربانهای نامنظم دارد. برخی داروهای ضداحتقان، مکملهای انرژیزا، محرکهای عصبی و حتی داروهای لاغری، ضربان را افزایش میدهند و آستانه تحریکپذیری قلب را بالا میبرند. پزشک با بررسی داروهای مصرفی بیمار، جایگزینهای ایمن پیشنهاد نموده و از مصرف همزمان ترکیبات خطرناک جلوگیری میکند.
رعایت رژیم غذایی و فعالیت بدنی متناسب
انتخاب رژیم غذایی متعادل و طراحی فعالیت بدنی کنترلشده، بنیان پیشگیری از تشدید آریتمی و نارسایی قلب را شکل میدهد. رژیم کمنمک، سرشار از سبزیجات، پروتئینهای سالم و اسیدهای چرب مفید، فشار مایعات را متعادل میکند و به محافظت از بافت قلب کمک میکند. فعالیت بدنی منظم اما غیرپرفشار، ظرفیت پمپی قلب را افزایش میدهد و سیستم عصبی خودکار را پایدار میسازد.
مدیریت درمان آریتمی و نارسایی قلبی
در نهایت، ارزیابی علمی نشان میدهد که نارسایی قلبی ناشی از آریتمی بصورت یکطرفه نبوده و آریتمی و نارسایی قلب تقویتکننده هستند و در صورت عدم مداخله به موقع، عملکرد الکتریکی و پمپی قلب را همزمان مختل میسازند. مطالعات اخیر تأکید میکنند که تمایز اینکه کدامیک آغازگر چرخه بیماری است، به بررسی دقیق ریتم، عملکرد بطنها و شواهد تصویربرداری پیشرفته نیاز دارد. این پژوهشها نشان میدهند که تشخیص زودهنگام و درمان هدفمند، مهمترین عامل برای توقف پیشرفت بیماری و کنترل آریتمی ناشی از نارسایی قلبی محسوب میشود. انتخاب رویکرد تخصصی، امکان بازگشت ثبات الکتریکی، بهبود کارایی پمپاژ و کاهش خطر عود علائم را فراهم میکند.
کلینیک آریتمی تهران سالانه تعداد قابلتوجهی از بیماران دچار اختلالات ریتم و نارسایی قلب را پذیرش میکند و طیف گستردهای از خدمات پیشرفته درمانی را ارائه میدهد. تیم پزشکی این مرکز از متخصصان با تجربه در حوزه الکتروفیزیولوژی و نارسایی قلب تشکیل شده است و بیماران از روشهایی مانند ابلیشن پیشرفته، کاشت پیسمیکر، استفاده از دستگاههای پایش ریتم و برنامههای جامع توانبخشی برخوردار میشوند. تجهیزات مدرن این مرکز امکان تشخیص دقیق و درمان مؤثر را فراهم میآورد و مسیر کنترل بیماری را کوتاهتر میسازد. تجربه و مهارت پزشکان این کلینیک موجب میشود بیماران با اطمینان بیشتری روند درمان را طی کنند.