سندروم QT طولانی، یک بیماری نادر قلبی از انواع آریتمی های قلبی خطرناک است، که باعث بینظمی در ضربان قلب میشود. بر اثر این سندروم، بعد از هر ضربان قلب، زمانی که طول میکشد سلول های قلبی برای ضربان بعدی آماده شوند، بیش از حالت عادی طول میکشد. این تأخیر باعث میشود ضربانهای قلب نامنظم، تند و گاهی خطرناک شوند. این نوع بینظمی در ضربان قلب، معمولاً با آریتمی بطنی شناخته میشود و اگر درمان نشود، ممکن است عوارض جدی به دنبال داشته باشد.
فاصله QT طولانی، به دلیل ایجاد بینظمی در ریتم قلب شناخته شده است که میتواند منجر به ریتم خطرناک قلب، غش و در برخی موارد ایست قلبی ناگهانی شود. Long QT Syndrome (LQTS) در درجهٔ اول، به یک فاصلهٔ طولانی QT در نوار قلب (ECG) اشاره دارد. پیامدهای سندرم QT طولانی، میتواند شدید باشد که آن را به موضوع مهمی برای بحث و درک تبدیل میکند. Long QT Syndrome (LQTS) | Johns Hopkins Medicine
درک سندروم QT طولانی قلب
فاصلهٔ QT بخشی از چرخهٔ الکتریکی قلب است، که در ECG مشاهده میشود. این فاصله، نشاندهندهٔ مدتزمانی است که طول میکشد بطنها منقبض شوند و سپس استراحت کنند، تا برای انقباض بعدی آماده شوند. فاصلهٔ QT بخش مهمی از ریتم الکتریکی قلب است، زیرا برای عملکرد صحیح قلب، نیاز به زمانبندی دقیق دارد.
سندروم QT طولانی با فاصلهٔ غیرطبیعی و زیاد QT در ECG مشخص میشود. این تأخیر در استراحت سلول های قلب میتواند منجر به ریتمهای نامنظم قلب، بهویژه آریتمیهای بطنی شود. آریتمیهای قلبی از نوع بطنی، میتوانند خطرناک و در برخی موارد تهدیدکنندهٔ زندگی باشند. تشخیص سندروم QT طولانی بسیار مهم است؛ زیرا اغلب تا زمانی که یک رویداد تهدیدکنندهٔ زندگی، مانند ایست قلبی ناگهانی یا غش رخ ندهد، بدون علامت باقی میماند.
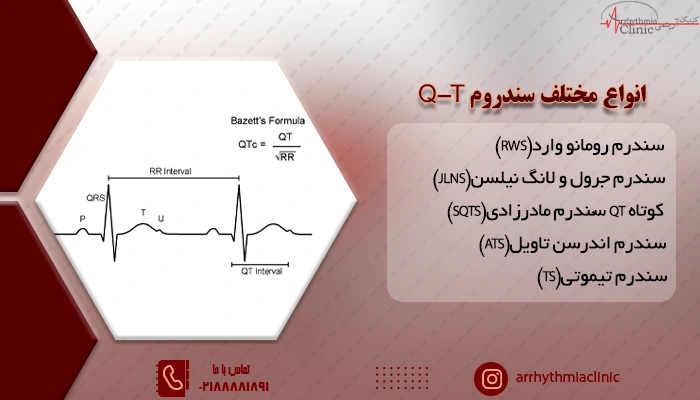
انواع مختلف سندروم QT طولانی
سندروم QT طولانی قلب یک بیماری واحد نیست، بلکه گروهی از اختلالات مرتبط است که هر کدام با یک فاصله QT طولانی مشخص میشوند و با ژنها و ویژگیهای بالینی متفاوتی مرتبط هستند.
انواع مختلفی از سندروم های QT وجود دارد که رایجترین آنها عبارتاند از:
سندرم رومانو وارد (RWS)
-
- RWS شایعترین نوع سندروم QT است.
- به صورت اتوزومال غالب به ارث میرسد، به این معنی که اگر فقط یکی از والدین هم این بیماری را داشته باشد، احتمال مبتلا شدن فرزند وجود دارد.
- افراد مبتلا به RWS معمولاً ریتم قلب نامنظم را تجربه میکنند اما هیچ ناهنجاری دیگری ندارند.
سندرم جرول و لانگ نیلسن (JLNS)
-
- JLNS شکل شدیدتر سندروم QT طولانی قلب است.
- این بیماری به صورت اتوزومال مغلوب به ارث میرسد و هر دو والدین، باید حامل ژن آسیبدیده باشند.
- افراد مبتلا به JLNS معمولاً علاوه بر خطر بالای آریتمیهای تهدیدکننده زندگی، کمشنوایی شدید دارند.
سندرم مادرزادی QT کوتاه (SQTS)
-
- بر خلاف بقیه انواع سندروم QT، این سندروم با فاصله Q-T کوتاه (به جای طولانیمدت) مشخص میشود.
- با خطر بالای آریتمی بطنی و مرگ ناگهانی قلبی همراه است.
سندرم اندرسن تاویل (ATS)
-
- ATS شکل نادری از سندروم Q-T طولانی قلب است که با سایر ناهنجاریها از جمله ویژگیهای فیزیکی مانند گوشهای پایینتر از سطح معمول و انگشتان بههمچسبیده دیده میشود.
- افراد مبتلا به ATS ممکن است ترکیبی از آریتمی و ضعف عضلانی را تجربه کنند.
سندرم تیموتی (TS)
-
- TS شکل بسیار نادر و شدید سندروم Q-T است.
- میتواند منجر به درگیری سیستم چند عضوی از جمله مشکلات قلبی، ایمنی و رشد شود.
در برخی موارد، سندروم QT طولانی میتواند با دیگر انواع آریتمیهای بطنی همراه باشد که یکی از شایعترین آنها، ضربان زودرس بطنی یا PVC است. در افرادی با QT طولانی، PVC ممکن است نشانهای از ناپایداری الکتریکی قلب باشد و خطر بروز آریتمیهای شدیدتر را افزایش دهد. برای آشنایی بیشتر با این آریتمی، مقاله آریتمی PVC را مطالعه کنید.
عوامل خطر سندرم qt طولانی
درک علل و مکانیسمهای زمینهای سندروم QT طولانی قلب، برای درک اینکه چگونه این وضعیت بر سیستم الکتریکی قلب تأثیر میگذارد، حیاتی است. در حالی که انواع مختلفی از سندروم Q-T وجود دارد، آنها به طور کلی یک ویژگی مشترک دارند: فاصله طولانی Q-T در نوار قلب (ECG).
نقش ژنتیک در سندروم QT طولانی
علت اصلی سندروم QT طولانی قلب، ژنتیک است. جهش در ژنهای خاص، میتواند منجر به ناهنجاری در کانالهای یونی شود که نقش مهمی در سیگنالدهی الکتریکی قلب دارند. این ناهنجاریهای کانال یونی، روند طبیعی رپلاریزاسیون قلب را مختل میکند. ژنهای مرتبط با سندروم QT میتوانند متفاوت باشند و انواع مختلف سندروم QT با جهش در ژنهای خاص مرتبط هستند. به عنوان مثال، سندرم رومانو وارد (RWS) اغلب با جهش در ژنهای KCNQ1، KCNH2 و SCN5A همراه است.
اختلال در عملکرد کانال های یونی
سیستم الکتریکی قلب به تعادل ظریف یونها (ذرات باردار) که به داخل و خارج سلولها حرکت میکنند، بستگی دارد. این حرکت یونها که توسط کانالهای یونی مختلف تنظیم شده است، تکانههای الکتریکی قلب را تنظیم میکند. در سندروم QT طولانی قلب، اختلال در این کانالهای یونی وجود دارد که میتواند منجر به تأخیر در رپلاریزاسیون شود و در نتیجه یک فاصله QT طولانی در ECG ایجاد شود.
ایجاد آریتمی
یک بازه طولانیمدت QT، میتواند محیطی ایجاد کند که در آن آریتمیهای بطنی تهدیدکننده زندگی رخ دهد. این امر به این دلیل اتفاق میافتد، که رپلاریزاسیون تأخیری میتواند منجر به پدیدهای به نام پس دپلاریزاسیون زودرس (EADs) شود. این پدیده شامل سیگنالهای الکتریکی غیرطبیعی است، که میتواند باعث ایجاد آریتمی شوند.
عوامل تشدیدکننده
در حالی که علت سندروم QT طولانی قلب ژنتیکی است، محرکها و عوامل خاصی وجود دارد که میتواند آریتمی را در افراد مبتلا به این بیماری تشدید کند. این محرکها ممکن است شامل استرس فیزیکی یا احساسی، داروها و برخی شرایط پزشکی باشد.
علائم و تشخیص فاصله QT طولانی
یکی از چالشهای مهم در تشخیص سندروم QT طولانی قلب، عدم وجود علائم در بسیاری از افراد مبتلا است. در برخی موارد، اولین علامت سندرم QT طولانی ممکن است یک رویداد تهدیدکننده زندگی، مانند ایست قلبی ناگهانی باشد.

بنابراین، افراد با سابقه خانوادگی سندروم QT باید به ویژه مراقب باشند و به دنبال ارزیابی پزشکی، از جمله آزمایش ژنتیک، برای شناسایی افراد در معرض خطر باشند. با این وجود، شناخت علائم بالقوه و درک فرایند تشخیصی مهم است.
علائم بالینی رایج سندروم QT طولانی
- غش (سنکوپ): دورههای غش ناگهانی، یکی از علائم مکرر سندروم Q-T طولانی قلب است؛ به ویژه در پاسخ به استرس فیزیکی یا احساسی. این موضوع اغلب به دلیل آریتمیهای خطرناک ایجاد میشود.
- تپش قلب: برخی از افراد مبتلا به سندرم QT ممکن است تپش قلب را تجربه کنند که احساس ضربان قلب سریع، نامنظم یا تند است.
- تشنج: در برخی موارد، سندروم QT میتواند منجر به تشنج، به ویژه در کودکان شود.
- ایست قلبی ناگهانی: شدیدترین پیامد سندرم QT طولانی، ایست قلبی ناگهانی است که میتواند منجر به از دست دادن هوشیاری شود و اگر به موقع درمان نشود، میتواند کشنده باشد.
فرایند تشخیصی در بیماران سندرم QT
- الکتروکاردیوگرام (ECG): سنگ بنای تشخیص فاصله QT طولانی، نوار قلب است. نوار قلب یا همان ECG، طولانی شدن فاصله QT را نشان میدهد.
- آزمایش ژنتیک: آزمایش ژنتیکی میتواند جهشهای خاص مرتبط با سندرم QT را شناسایی کند. این امر به ویژه برای تأیید تشخیص و مشاوره ژنتیک در خانوادهها مهم است.
- هولتر مانیتور: هولتر مانیتور یک دستگاه ECG قابل حمل است که ریتم قلب را در مدت طولانی ثبت میکند و امکان تشخیص بینظمیهایی را که ممکن است در طول ECG استاندارد قابل مشاهده نباشد، میدهد.
- تست ورزش: تست ورزشی نحوه واکنش قلب به فعالیت بدنی را ارزیابی میکند. این تست میتواند در تشخیص سندرم Q-T مفید باشد زیرا علائم اغلب با استرس فیزیکی ایجاد میشوند.
- سابقه خانوادگی: یک سابقه خانوادگی کامل در تشخیص سندروم Q-T طولانی قلب بسیار مهم است، زیرا اغلب یک بیماری ژنتیکی است و میتواند چندین نسل را تحت تأثیر قرار دهد.
فاصله QT طولانی در نوارقلب
همانطور که گفته شد، فاصله QT در نوار قلب نشان دهنده مدت زمانی است که بطنهای راست و چپ قلب، برای انقباض و سپس استراحت الکتریکی نیاز دارند. این فاصله با ضربان قلب تغییر میکند؛ یعنی هرچه ضربان قلب سریعتر باشد، فاصله QT کوتاهتر میشود و برعکس. به همین دلیل، برای تفسیر دقیقتر، معمولا فاصله QT را با استفاده از فرمولهای مختلف، با ضربان قلب اصلاح میکنند و به آن QTc یا QT اصلاح شده میگویند.
یکی از فرمولهای رایج برای محاسبه QT اصلاح شده یا همان QTc، فرمول Bazett است که به صورت زیر میباشد:
QTc = QT / √(RR)
در این فرمول:
- QT: فاصله QT اندازهگیری شده بر حسب میلیثانیه است.
- RR: فاصله بین دو موج R متوالی در نوار قلب بر حسب ثانیه است.
-
QTc: فاصله QT اصلاحشده بر اساس ضربان قلب، برای ارزیابی بهتر خطر آریتمی.
برای اندازهگیری فاصله QT در نوار قلب، باید از نقطه شروع موج Q (اولین انحراف منفی بعد از موج P) تا انتهای موج T (که پایان آن با شیب بیشینه مشخص میشود) اندازهگیری کنید. این کار معمولاً در لیدهای II یا V5/6 انجام میشود. برای دقت بیشتر، باید چندین ضربان را بررسی کرده و طولانیترین فاصله را انتخاب کنید. در صورتی که موج U نیز حضور داشته باشد، باید در محاسبه گنجانده شود.
بازه نرمال برای QTc کمتر از 440 میلیثانیه در مردان و کمتر از 460 میلیثانیه در زنان است. QT Interval • LITFL • ECG Library Basics
داروهای طولانی کننده فاصله QT
برخی داروها میتوانند با تأثیر بر کانالهای یونی قلب، بهویژه کانالهای پتاسیم، باعث طولانی شدن فاصله QT در نوار قلب (ECG) شوند. این تغییر میتواند منجر به آریتمیهای خطرناکی مانند تورساد د پوئن (Torsades de Pointes) و در موارد شدیدتر، ایست قلبی ناگهانی گردد.
مکانیسم اثر داروهای طولانیکننده QT
بیشتر داروهای مؤثر بر QT با مهار کانالهای پتاسیم، باعث تأخیر در بازگشت استراحت بطنها میشوند. این تأخیر در بازگشت به حالت استراحت الکتریکی، موجب افزایش فاصله QT و افزایش خطر آریتمی میگردد.NCBI
گروههای دارویی مرتبط با افزایش فاصله QT
برخی از داروهایی که میتوانند باعث افزایش فاصله QT شوند، شامل 5 دسته هستند؛ که عبارتند از:
-
داروهای ضدآریتمی؛ مانند آمیودارون، سوتالول، کوئینیدین و پروکائینآمید.
-
آنتیبیوتیکها؛ بهویژه ماکرولیدها (مانند آزیترومایسین، اریترومایسین) و فلوروکینولونها (مانند لووفلوکساسین، موکسیفلوکساسین).
-
داروهای ضدروانپریشی و ضدافسردگی؛ مانند هالوپریدول، کوئتیاپین، سیتالوپرام و آمیتریپتیلین.
-
ضدقارچها؛ مانند فلوکونازول و کتوکونازول.
-
سایر داروها؛ مانند متادون، لوفکسیدین و برخی داروهای بیهوشی.
عوامل افزایشدهنده خطر
عوامل زیر میتوانند خطر بروز آریتمیهای ناشی از افزایش فاصله QT را افزایش دهند:
-
سن بالا (بیش از ۶۵ سال)
-
جنسیت مؤنث
-
اختلالات الکترولیتی (مانند کاهش پتاسیم یا منیزیم)
-
بیماریهای قلبی زمینهای
-
نارسایی کبدی یا کلیوی
-
استفاده همزمان از چند داروی افزایشدهنده QT
توصیههای بالینی
-
پیش از تجویز داروهای مؤثر بر QT، بررسی سابقه پزشکی بیمار و نوار قلب ضروری است.
-
در صورت لزوم استفاده از این داروها، پایش منظم نوار قلب و الکترولیتها توصیه میشود.
-
در بیماران با عوامل خطر بالا، باید از تجویز همزمان چند داروی مؤثر بر QT پرهیز شود.
-
در صورت بروز علائم آریتمی یا افزایش قابل توجه فاصله QT، باید داروی مشکوک قطع و اقدامات درمانی مناسب انجام شود.
با آگاهی از داروهای مؤثر بر فاصله QT و رعایت نکات فوق، میتوان از بروز عوارض جدی قلبی جلوگیری کرد.
مدیریت و درمان سندروم QT طولانی
مدیریت و درمان سندروم QT، برای افرادی که با این بیماری تشخیص داده شدهاند، ضروری است. در اینجا جنبههای کلیدی مدیریت و درمان سندروم QT بررسی خواهد شد.
داروها
-
- بتابلاکرها: بتابلاکرها، معمولاً برای افراد مبتلا به سندرم Q-T تجویز میشود. آنها میتوانند به تنظیم ضربان قلب و کاهش خطر آریتمی کمک کنند.
- مکملهای پتاسیم: در برخی موارد، مکملهای پتاسیم ممکن است برای کمک به حفظ تعادل پایدار الکترولیتها در بدن تجویز شوند که میتواند برای افراد مبتلا به سندروم Q-T طولانی قلب مهم باشد.
اصلاح سبک زندگی
-
- اجتناب از محرکها: افراد مبتلا به سندرم Q-T باید از محرکهای شناخته شده مانند ورزش بیش از حد، استرس و داروهای خاصی که میتوانند آریتمی را بدتر کنند، اجتناب کنند.
- محدود کردن کافئین و الکل: کاهش مصرف کافئین و الکل میتواند به تثبیت فعالیت الکتریکی قلب کمک کند.
دستگاههای کاشتنی
برای افرادی که در معرض خطر بالای آریتمیهای تهدیدکننده زندگی هستند، ممکن است ICD یا دفیبریلاتور قلبی قابل کاشت بکار برده شود. این دستگاه، میتواند آریتمیهای خطرناک را با وارد کردن شوک الکتریکی برای بازگرداندن ریتم طبیعی قلب، شناسایی و درمان کند.
زندگی با سندروم QT طولانی؛ چالشپذیر اما ممکن!
در نتیجه، سندروم QT طولانی یک وضعیت جدی و تهدیدکننده زندگی است، که بر سیستم الکتریکی قلب تأثیر میگذارد. این سندروم در صورت عدم درمان، میتواند منجر به ریتمهای خطرناک قلب و ایست قلبی ناگهانی شود. با این حال، با تشخیص و مدیریت مناسب، افراد مبتلا به سندروم QT طولانی قلب میتوانند زندگی عادی داشته باشند.
افرادی که سابقه خانوادگی این بیماری را دارند یا کسانی که علائم آن را تجربه میکنند، باید به دنبال مراقبتهای پزشکی باشند و تحت آزمایش قرار گیرند تا مشخص شود که آیا فاصله QT طولانی قلب دارند یا خیر. با افزایش آگاهی و ترویج تشخیص زودهنگام، میتوانیم به پیشگیری از پیامدهای نامطلوب و بهبود کیفیت زندگی افرادی که با این بیماری زندگی میکنند کمک کنیم.
ادامه تحقیقات و پیشرفت در گزینههای درمانی در درک بیشتر و مدیریت سندروم Q-T طولانی بسیار مهم است. اگر از این سندروم رنج میبرید، از طریق راههای ارتباطی با کلینیک آریتمی تهران تماس حاصل کنید تا از مشاوره تخصصی بهرهمند شوید.

2 دیدگاه دربارهٔ «آشنایی با سندروم QT طولانی قلب»
سلام .وقت بخیر .
خانمی۵۶ ساله هستم .سابقه pvc های زیاد چند ساله پیش داشتم .با شروع داروی لووتیروکسین تقریبا این دیس ریتمی ها صفر شد .حدود ۶ماه است که به دلیل مشکل دریچه کاردیا دمپریدون مصرف میکنم.با دوز۳۰ میلی گرم بود که یک ماه است به۲۰ میلی گره کاهش یافته .مدتی است حدودا یک ساعت بعد از مصرف قرص، دیس ریتمی های قبل را البته نه به شدت قبل دارم. آیا این حالت میتونه ناشی از مصرف دمپریدون باشه؟
سلام
بله، ممکن است به دمپریدون ارتباط داشته باشد. دمپریدون در دوز های بالا میتواند بر سیستم الکتریکی قلب و ضربان قلب تأثیر بگذارد و موجب بروز آریتمیها شود.
با کاهش دوز دارو به ۲۰ میلیگرم، شاید این تأثیرات کمتر شده باشد، اما اگر همچنان دیسریتمیها ادامه پیدا کرده یا بدتر شدند، بهتر است پزشک متخصص قلب یا گوارش شما بررسی کند که آیا ادامه مصرف دمپریدون ضروری است یا خیر و شاید به داروی دیگری نیاز باشد.
پیشنهاد میکنم حتماً با پزشک خودتون مشورت کنید تا اگر لازم هست تغییراتی در درمان اعمال شود.