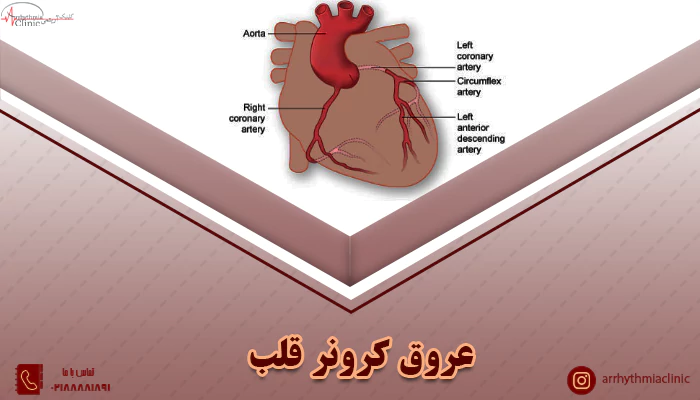
مانند تمام بافتهای دیگر بدن، عضلات قلب برای عملکرد صحیح به خون غنی از اکسیژن نیاز دارند که بتوانند هموستاز بدن را حفظ نمایند. عروق کرونر خون را به عضله قلب میرسانند و این وظیفه را انجام میدهند. این عروق از قسمت ابتدایی آئورت منشا میگیرند و به همه بافتهای قلبی اکسیژن و مواد مورد نیاز را انتقال میدهند.
عروق کرونر قلبی کجاست؟
شریانهای کرونری در اطراف قسمت بیرونی قلب قرار دارند. سه شریان کرونر وجود دارند که دو عدد از آنها از شریان کرونر اصلی چپ (LMCA) منشعب میشوند. این شریان به همراه شریان کرونری راست (RCA) دو شریانی هستند که از تنه مشترک آئورت جدا میشوند.
شریانهای کرونری ضمن دور زدن قلب در داخل شیار کرونر، به شاخههای مارژینال و بین بطنی تقسیم میشوند که این شاخهها به سمت نوک قلب (Apex) میروند.
خون وریدی بازگشتی از درون وریدهای قلبی عبور میکند که اکثر آنها به سینوس کرونر تخلیه میشوند. این ساختار وریدی بزرگ در شیار کرونر و بر روی سطح خلفی قلب بین دهلیز چپ و بطن چپ قرار دارد. سینوس کرونری در بین حدفاصل دهانه ورید اجوف تحتانی (IVC) و دهانه دهلیزی-بطنی راست، به دهلیز راست تخلیه میشود.
نکته مهم که باید به آن توجه داشت وجود واریاسیونها در الگوی توزیع شریانهای کرونر است. به آن معنی که در افراد مختلف ممکن است خونرسانی به بخش مشخصی از قلب توسط عروق کرونری متفاوتی انجام شود.
وظایف رگهای کرونری چیست؟
دو شریان کرونر اولیه وجود دارد:
- شریان کرونری راست (RCA)
- شریان کرونر اصلی چپ (LMCA) که پس از طی مسیر کوتاهی به دو شریان تقسیم میشوند.
مجموع این سه شریان را میتوان به عنوان شریانهای کرونری در نظر گرفت. RCA از آئورت صعودی قدامی خارج میشود و خون را عمدتاً به دهلیز راست و بطن راست میرساند. شریان گره سینوسی دهلیزی (sinu-atrial node) شاخهای از RCA است که خونرسانی به گره SA را تامین میکند. این گره به عنوان ضربان ساز اصلی قلب شناخته میشود.
RCA همچنین در 90 درصد افراد مسئول خونرسانی به گره AV (دهلیزی-بطنی) است. سپس RCA به شاخههای کوچکتری از جمله شریان نزولی خلفی راست (PDA) و شریان مارژینال راست تقسیم میشود. شریان نزولی خلفی مسئول خون رسانی به یک سوم خلفی سپتوم بین بطنی است.
به صورت کلی شریان کرونری راست (RCA) وظیفه خونرسانی به قسمتهای زیر را بر عهده دارد:
- عضلات دهلیز راست و بطن راست
- قسمتی از دهلیز چپ
- گره SA و AV
- بخشی از سپتوم بین بطنی قلب
- قسمتی از بخش خلفی بطن چپ
شریان کرونری اصلی چپ دیگر شاخه اصلی شریانهای کرونری است. این شریان به دو شاخه زیر تقسیم میشود:
- شاخه بین بطنی قدامی (که به آن LAD یا Left anterior Descending هم میگویند).
- شاخه سیرکومفلکس (LCX) که شاخه مارژینال چپ معمولا از همین شاخه منشا میگیرد.
این دو با هم خون را به دهلیز چپ و بطن چپ میرسانند. شریان سیرکومفلکس مسئول خون رسانی به دهلیز چپ و قسمت خلفی-جانبی (postrolateral) بطن چپ است در حالی که LAD خون را به قسمت قدامی بطن چپ میرساند.
همچنین وریدهای قلبی را نیز میتوان به عنوان جزئی از عروق کرونر در نظر گرفت، عمده این وریدها به داخل سینوس کرونری (در قسمت خلفی-تحتانی قلب) میریزند و وظیفه آنها بازگرداندن خون کم اکسیژن به داخل دهلیز راست است. چهار شاخه اصلی به سینوس کرونر وارد میشوند که عبارتند از:
- ورید قلبی بزرگ (Great Cardiac Vein)
- ورید قلبی متوسط (Middle Cardiac Vein)
- ورید قلبی کوچک (Small Cardiac vein)
- ورید قلبی خلفی (Posterior Cardiac vein)

بیماریهای قلب عروق کرونر چیست؟
عضله قلب به یک منبع دائمی خون غنی از اکسیژن نیاز دارد. شریانهای کرونری که درست پس از خروج آئورت از قلب منشعب میشوند، این خونرسانی را انجام میدهند. بیماری عروق کرونر که یک یا چند مورد از این شریانها را تنگ میکند میتواند جریان خون را مسدود کند.
بنابراین محدودیت جریان خون از طریق عروق کرونر که باعث اختلال در عملکرد میوکارد قلب میشود به عنوان بیماری عروق کرونر شناخته میشود. آترواسکلروز (تجمع پلاک در پوشش داخلی شریان که باعث باریک شدن یا مسدود شدن آن میشود) اولین علت بیماری عروق کرونر است. علل دیگر عبارتند از آنژین پرینزمتال و ناهنجاریهای مادرزادی عروق کرونر.
حمله قلبی زمانی روی میدهد که خونرسانی به میوکارد نتواند نیازهای متابولیک بافت را تامین کند. در سندرم حاد کرونری، انسداد ناگهانی در یک شریان کرونر، خونرسانی به ناحیهای از عضله قلب (میوکارد) را تا حد زیادی کاهش میدهد یا قطع میکند.
عدم خون رسانی به هر بافتی را ایسکمی مینامند. اگر جریان خون به مقدار زیادی کاهش یابد یا برای بیش از چند دقیقه قطع شود، بافت قلب میمیرد. این حمله قلبی انفارکتوس میوکارد (MI) نامیده میشود و در واقع مرگ بافت قلب به دلیل ایسکمی است.
انسداد یا تنگی شاخههای LMCA یا RCA بر نقاط خاصی از قلب تأثیر میگذارد. به عنوان مثال، تنگی LAD سپتوم قدامی و دیواره قدامی را تحت تأثیر قرار میدهد. تنگی شریان سیرکومفلکس دیواره قدامی و دیواره جانبی را تحت تأثیر قرار میدهد.
تنگی عروق کرونر نزولی بخشهایی از دیواره تحتانی قلب را تحت تاثیر قرار میدهد. این موارد را میتوان از طریق روشهای تشخیصی متعددی مانند EKG (نوار قلب)، CT آنژیوگرافی و اکوکاردیوگرام مشاهده کرد، اگرچه آنژیوگرافی عروق کرونر روش اصلی و تست گلد استاندارد بررسی دلایل مشکلات عروق کرونر چیست می باشد.
شما می توانید در مقاله آشنایی با 10 بیماری قلبی با رایج ترین بیماری های قلبی که بسیاری از افراد با آن ها درگیر هستند اطلاعات کامل کسب کنید.
علائم عروق کرونر و گرفتگی آن
شدت علائم عروق کرونر به عوامل زیر بستگی دارد:
- اندازه و محل شریان درگیر
- کامل یا ناکامل بودن انسداد
- وجود یا فقدان عروق جانبی (عروق کولترال)
علائم تیپیک حمله قلبی عبارتند از احساس سنگینی یا فشار بر قفسه سینه که میتواند شدید باشد. این احساس معمولا بیش از 20 دقیقه طول میکشد و در اغلب موارد با تعریق همراه است. درد قفسه سینه یکی دیگر از علائم گرفتگی عروق کرونر است که در اغلب موارد به بازوی چپ تیر میکشد.
این درد تیر کشنده ممکن است با تهوع همراه باشد. شدت ایسکمی و انفارکتوس به سرعت تشکیل انسداد یا تنگی و وجود یا فقدان فرصت کافی برای ایجاد عروق جانبی بستگی دارد. عروق جانبی در صورت تشکیل میتوانند خونرسانی را تا حدی جبران نمایند و از بروز علائم بکاهند. با توجه به شدت علائم بیمار ممکن است دچار آنژین (درد قفسه سینه) یا انفارکتوس میوکارد (MI) دچار شده باشد.
اگرچه زنان و مردان میتوانند علائم تیپیک شامل درد شدید قفسه سینه، تعریق سرد و درد در بازوی چپ را تجربه کنند، اما احتمال وقوع علائم سبکتر و کمتر تشخیصی در زنان بیشتر از مردان است. این علائم خفیف معمولا شامل شکم درد، درد فک یا پشت، تهوع، تنگی نفس یا صرفا خستگی است. مکانیسم این تفاوت به طور کامل درک نشده است اما آنچه اهمیت دارد بررسی احتمال حمله قلبی در حین رؤیت عوارضی هر چند خفیف است.
در صورتی که احتمال میدهید علائم شما مربوط به بیماریهای قلبی است میتوانید با مراجعه به کلینیک آریتمی توانیر از خدمات این مجموعه استفاده کنید و همچنین توسط پزشکان مجربی مانند دکتر مهرداد میر معصومی معاینه شده و تحت درمان قرار بگیرید.

آنژیوگرافی عروق کرونر
آنژیوگرافی کرونر یا آرتریوگرافی یک روش تشخیصی تهاجمی است که اطلاعات مهمی در مورد ساختار و عملکرد قلب ارائه میدهد. در این روش از اشعه ایکس برای تصویربرداری از شریانهای کرونری استفاده میشود. از آنژیوگرافی عروق کرونر میتوان برای کمک به تشخیص بیماریهای قلبی و کمک به برنامهریزی برای درمانهای آینده استفاده کرد. استفادههای رایج از روش آنژیوگرافی عروق عبارتند از:
- پس از حمله قلبی: در این شرایط آنژیوگرافی به پیدا کردن محل انسداد عروق کرونر کمک میکند.
- برای کمک به تشخیص آنژین: در شرایطی که درد شدید قفسه سینه احساس میشود با استفاده از آنژیوگرافی میتوان تشخیص آنژین را قطعی کرد.
- پیش از انجام روشهای مداخلهای یا جراحی: مانند آنژیوپلاستی عروق کرونر، که در آن عروق خونی تنگ یا مسدود شده باز میشوند.
آنژیوگرافی عروق کرونر بهترین روش برای تشخیص بیماری عروق کرونر قلب در نظر گرفته میشود. در طول این فرآیند یک لوله بلند، نازک و انعطافپذیر به نام کاتتر در یک رگ خونی در کشاله ران یا بازو قرار داده میشود. سپس با استفاده از تصاویر اشعه ایکس به عنوان راهنما، نوک کاتتر به قلب و عروق کرونر منتقل میشود.
سپس ماده خاصی به نام ماده حاجب یا کنتراست از طریق کاتتر تزریق شده و بعد تصاویر اشعه ایکس (آنژیوگرام) گرفته میشود. ماده حاجب وضوح عروق باریک یا مسدود شده را افزایش میدهد.
این روش معمولاً تحت بی حسی موضعی انجام میشود، بنابراین بیمار در حین انجام عمل بیدار خواهد بود، اما ناحیهای که کاتتر در آن قرار گرفته بیحس میشود.
داروهای بیماری عروق کرونر
توجه داشته باشید به هیچ عنوان نباید برای بیماریهای تهدیدکننده حیات مانند بیماریهای عروق کرونر به صورت خودسرانه دارو مصرف نمود و حتما باید داروهایی که توسط پزشک متخصص تجویز میشود، را استفاده کرد. تجویز دارو برای بیمارهای عروق کرونری به دلایل زیر انجام میشود.
- برای تسکین درد قفسه سینه با کاهش بار قلب و گشاد کردن عروق نیتراتها تجویز میشوند. این داروها معمولا به شکل قرص نیتروگلیسیرین زیرزبانی است و در مواردی ممکن است به صورت وریدی هم برای بیمار تزریق شود. در مواردی که نتوان از نیترات استفاده کرد ممکن است پزشک برای بیمار مورفین یا مشتقات آن را تجویز کند.
- برای جلوگیری از بروز آنژین و علائم حاد کرونری از بتابلاکرها، مسدودکنندههای کانال کلسیم (CCB) و گاهی رانولازین استفاده میشود. بتابلاکرها ضربان قلب را کاهش میدهند و مسدود کنندههای کانال کلسیم از تنگ شدن عروق جلوگیری میکنند و برخی از آنها فشار خون را نیز کاهش میدهند. در صورتی که فرد آنژین داشته باشد اما به درمانهای بالا پاسخ ندهد برای وی رانولازین تجویز خواهد شد.
- برای جلوگیری و معکوس کردن روند تنگ شدن عروق کرونر در اثر اترواسکلروز از داروهای ضدکلسترول مانند استاتینها استفاده میشود.
- برای باز کردن یک شریان مسدود شده و جلوگیری از گسترش انسداد ممکن است از داروهای ترموبولیتیک و داروهای ضد انعقاد استفاده شود. داروی ضدانعقاد معروفی که در اغلب اوقات استفاده میشود هپارین است و مانع تشکیل لختههای جدید میشود.
کلینیک آریتمی قلب توانیر، یکی از مراکز معتبر و تخصصی در خیابان عباسپور تهران که در این زمینه میتواند به شما عزیزان کمک کند. در صورت تمایل به کسب اطلاعات بیشتر میتوانید با یکی از شماره تلفنهای بخش تماس با ما، تماس گرفته و از راهنماییهای لازم بهرهمند شوید.